Standardisiertes Dekubitus-Assessment versus klinische Beurteilung
Anfrage
Welchen Einfluss hat die Anwendung eines Instruments zur Einschätzung des Dekubitus-Risikos bei erwachsenen Patient*innen im klinischen Setting auf die Anzahl neu auftretender Dekubitus-Fälle während des Krankenaufenthalts im Vergleich zur klinischen Einschätzung?
Ergebnisse
Studien
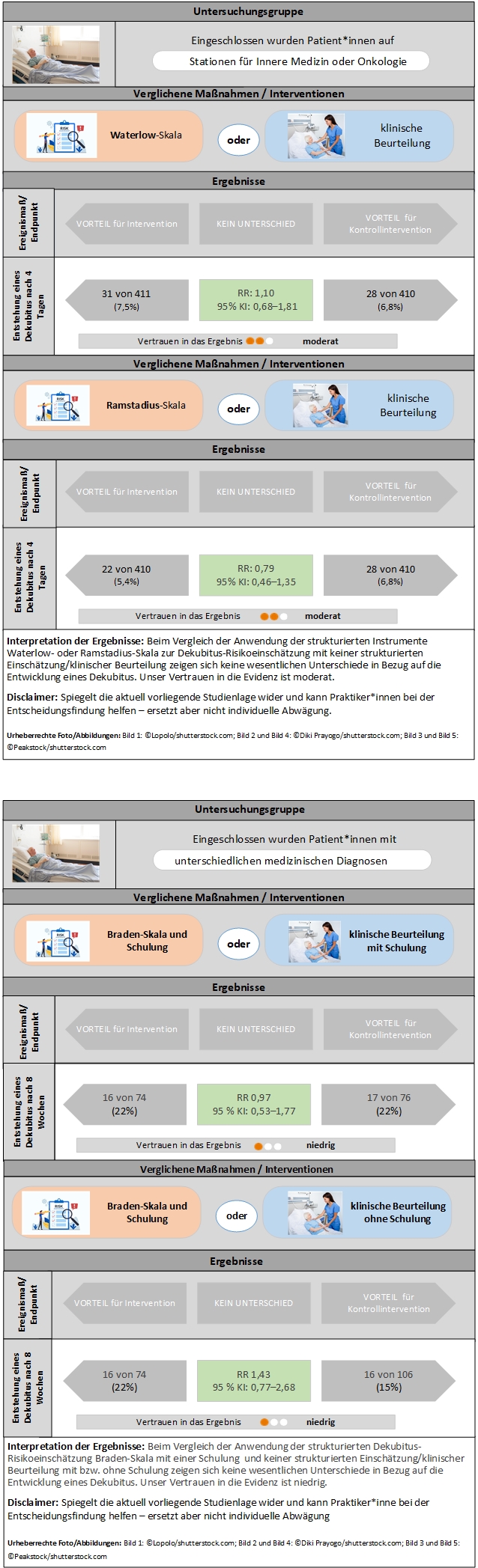
Mittels systematischer Literaturrecherche ließen sich zwei randomisierte kontrollierte Studien (RCTs) eruieren, die sich mit der Fragestellung befassen. Die Studien schlossen insgesamt 1 487 Patient*innen von Stationen für Innere Medizin oder Onkologie (1) bzw. von neun Stationen eines Militärkrankenhauses (2) ein. Die Studien untersuchten die Häufigkeit des Neuauftretens von Dekubitus bei Anwendung von drei standardisierten Dekubitus-Assessment-Instrumenten und verglichen diese mit der klinischen Einschätzung des Dekubitus-Risikos. Die Beobachtungsdauer reichte von vier Tagen bis acht Wochen.
Resultate
Beide Studien ergaben in Bezug auf die Häufigkeit von Dekubitus nach Beurteilung des Dekubitus-Risikos mittels standardisierter Dekubitus-Assessment-Instrumente oder klinischer Einschätzung keinen statistisch signifikanten Unterschied zwischen den beiden Methoden (1, 2).
Waterlow-Skala oder Ramstadius versus klinische Einschätzung
Ein RCTEine experimentelle Studie, bei der die Patienten nach einem Zufallsverfahren (mit verdeckter Zuordnung) auf die Therapie- bzw. die Kontrollgruppe verteilt (Randomisierung) und auf das Auftreten der festgelegten Endpunkte in den einzelnen Gruppen nachbeobachtet werden. (1) mit 1 231 Patient*innen zeigte bezüglich der Dekubitus-Häufigkeit keinen statistisch signifikanten Unterschied zwischen Personen, deren Dekubitus-Risiko mittels Assessment-Instruments (Waterlow-Skala oder Ramstadius) beurteilt wurde, und solchen, bei denen eine klinische Einschätzung des Risikos erfolgte. Beispielsweise traten unter Bewertung mit der Waterlow-Skala im Zeitraum von vier Tagen bei 7,5 Prozent der Patient*innen (31 von 411) Dekubitalgeschwüre auf, in der Gruppe jener, deren RisikoDer Anteil von Personen in einer Gruppe, bei denen ein bestimmter Endpunkt auftritt. Wenn z.B. in einer Gruppe von 100 Personen 30 einen bestimmten Endpunkt entwickeln (und bei 70 Personen das Ereignis nicht auftritt), ist das Risiko (oder die Ereignisrate) oder 0.3 oder 30%. klinisch eingeschätzt wurde, waren es 6,8 Prozent (28 von 410; Relatives RisikoEffektmaß für dichotome Variablen . Das relative Risiko in einer Therapiestudie bezeichnet das Verhältnis zwischen dem Risiko in der experimentellen Gruppe und dem Risiko in der Kontrollgruppe. Ein relatives Risiko von 1 bedeutet, dass zwischen den Vergleichsgruppen kein Unterschied besteht. Bei ungünstigen Ereignissen zeigt ein RR < 1 , dass die experimentelle Intervention wirksam ist, um das Auftreten von ungünstigen Ereignissen zu senken. [RR]: 1,10; 95% KonfidenzintervallBereich, in dem der „wahre“ Wert einer Messung (Effektgröße) mit einer bestimmten Wahrscheinlichkeit erwartet werden kann (üblicherweise 95% è 95%-Konfidenzintervall). Die Effektgröße kann dabei z.B. ein Therapieeffekt, ein Risiko oder die Sensitivität eines diagnostischen Tests sein. Das Konfidenzintervall beschreibt die Unsicherheit über die Zuverlässigkeit der Aussage zur Effektgröße. Die Breite des Konfidenzintervalls hängt u.a. von der Zahl der in die Studie eingeschlossenen Patienten ab und wird mit zunehmender Patientenzahl enger, d. h. die Effektgröße kann präziser geschätzt werden. [KI]: 0,68–1,81). Unser Vertrauen in die EvidenzDer Begriff Evidenz im Kontext der Evidenzbasierten Medizin leitet sich vom englischen Wort „evidence“ = Nach-, Beweis ab und bezieht sich auf die Informationen aus klinischen Studien, die einen Sachverhalt erhärten oder widerlegen. ist moderat.
Stärke der Evidenz
Braden-Skala mit Schulung versus Einschätzung ohne Instrument mit Schulung
In Bezug auf die Dekubitus-Rate ergab sich bei 256 Patient*innen kein statistisch signifikanter Unterschied zwischen der Gruppe, deren Dekubitus-Risikobewertung mittels Braden-Skala erfolgte, und jener, deren RisikoDer Anteil von Personen in einer Gruppe, bei denen ein bestimmter Endpunkt auftritt. Wenn z.B. in einer Gruppe von 100 Personen 30 einen bestimmten Endpunkt entwickeln (und bei 70 Personen das Ereignis nicht auftritt), ist das Risiko (oder die Ereignisrate) oder 0.3 oder 30%. klinisch bewertet wurde (Tabelle 4 und 5). Die Ergebnisse waren ähnlich, unabhängig davon, ob eine Schulung für die Anwendung des Instruments erfolgte oder nicht (2). Die Beobachtungsdauer in der Studie betrug acht Wochen. Unser Vertrauen in die EvidenzDer Begriff Evidenz im Kontext der Evidenzbasierten Medizin leitet sich vom englischen Wort „evidence“ = Nach-, Beweis ab und bezieht sich auf die Informationen aus klinischen Studien, die einen Sachverhalt erhärten oder widerlegen. ist niedrig.
Stärke der Evidenz
Fazit:
Beim Vergleich der Anwendung eines strukturierten Instruments zur Dekubitus-Risikoeinschätzung (Braden, Waterlow oder Ramstadius) und der Einschätzung ohne Instrument/mittels klinischer Beurteilung zeigen sich keine wesentlichen Unterschiede in Bezug auf die Entwicklung eines Dekubitus. Unser Vertrauen in die EvidenzDer Begriff Evidenz im Kontext der Evidenzbasierten Medizin leitet sich vom englischen Wort „evidence“ = Nach-, Beweis ab und bezieht sich auf die Informationen aus klinischen Studien, die einen Sachverhalt erhärten oder widerlegen. ist niedrig bis moderat.
Ergebnisse im Überblick:
Ausführliche Beantwortung
Ausführliche Beantwortung dieser Anfrage als PDF zum Download